[전문기술] Antibody-drug conjugates (ADC) 항암치료제 최신 동향

목 차
1. 서론
2. 본론
2.1. ADC 구성 요소
2.1.1. 표적 항원
2.1.2. 항체
2.1.3. 링커
2.1.3.1. 절단형 링커
2.1.3.2. 비절단형 링커
2.1.4. 세포독성 약물
2.1.4.1. 미세소관 억제제
2.1.4.2. DNA 변형 약물
2.2. ADC 작동 원리
2.3. ADC의 발전 과정
2.3.1. 1세대 ADC
2.3.2. 2세대 ADC
2.3.3. 3세대 ADC
2.4. ADC의 시장 가치
2.5. 국내외 개발 동향
2.5.1. 해외 ADC 개발 동향
2.5.2. 국내 ADC 개발 동향
3. 결론
4. 참고문헌
1. 서론
세포독성 항암제를 사용하는 화학요법은 수십 년 동안 암치료를 위한 주요한 방법이었다 [1]. 고전적인 화학요법은 DNA 합성 또는 세포 대사를 저해하는 저분자 화합물을 사용하여 종양세포를 직접적으로 공격하고 세포 분화를 억제하여 종양세포를 사멸시킨다. 하지만 이러한 세포독성 항암제는 종양세포뿐만이 아니라 정상 세포도 공격하기 때문에 심각한 부작용을 초래하고 치료 성공률이 낮다 [2]. 이러한 문제를 해결하기 위해 정상 세포는 회피하고 종양 세포만을 공격하는 새로운 항암제의 필요성이 대두되었고 표적화 능력을 갖춘 항체-약물 접합체(antibody-drug conjugate, ADC)가 개발되었다. ADC는 화학적 링커를 통해 단클론 항체(monoclonal antibody, mAb)와 세포독성 약물을 결합한 형태로 구성되며, 항체의 표적 특이성을 이용하여 기존 화학요법의 부작용을 개선하기 위해 고안되었다 [3].
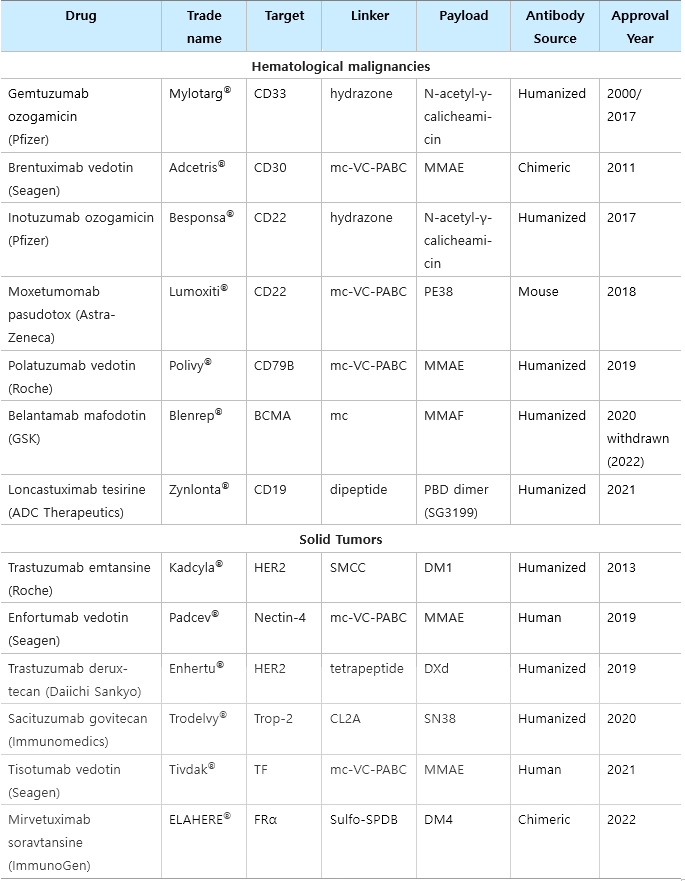
ADC의 개념은 1900년도 Paul Ehrlich에 의해 처음으로 제안된 “magic bullets”에서 시작되었다 [4]. 그는 side-chain theory를 바탕으로 세포의 면역 반응에서 항체가 생성되는 과정과 항원-항체의 결합 상호작용을 설명하였으며, 질병을 유발시키는 표적 유기체만 선택적으로 공격할 수 있는 magic bullets 개념을 항체에 도입하였다. 이후 magic bullets 개념은 표적 질환세포만을 선택적으로 치료할 수 있는 ADC로 확장되었고 1950년대에 methotrexate를 항체에 결합한 연구에서 처음으로 항체-약물 접합체 제작에 성공하였다 [5]. 그 후 1975년에 개발된 hybridoma법에 의해 높은 균질성과 항원 결합능을 보유한 mAb의 생산 효율이 비약적으로 증가되었고, 이는 ADC 개발과 관련한 연구의 발전에 일조하였다 [6]. 이 후 humanized mouse IgG가 개발되면서 mouse IgG에서 면역원성 문제를 개선한 humanized mAb를 기반으로 한 ADC의 임상 시험이 수행되었다 [7]. 2000년에 급성 골수성 백혈병 치료에 사용되는 항체-약물 접합체인 Gemtuzumab ozogamicin이 최초의 ADC로 FDA 승인을 받았으며, 현재는 전 세계적으로 13종류의 ADC가 FDA승인을 받아 시장에 출시되어 있으며 100종류 이상의 ADC 후보가 연구되고 있다 (그림 1).

2. 본론
2.1. ADC의 주요 요소
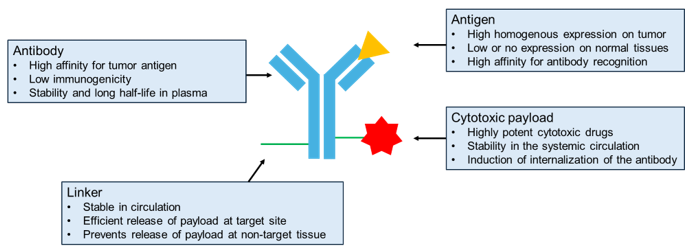
ADC는 항체, 세포독성 약물 및 이들을 연결하는 링커로 구성되어 있다. 종양 세포를 특이적으로 공격하기 위해서 ADC는 혈액에서 순환하는 동안 안정적으로 유지되어야 하며, 항체가 정확하게 표적 세포에 도달하였을 때 세포독성 약물을 방출하여야 한다. ADC의 각 구성 요소는 인체에 투여되었을 때의 치료 효능 및 안전성과 연관되며, ADC 개발과정에서 표적 항원, 항체, 세포독성 약물, 링커 및 접합 방법 등의 최적화가 수반되어야 한다 [3].
2.1.1. 표적 항원
종양 세포에 발현된 표적 항원의 규명은 ADC의 결합 성능, 약물의 전달 경로 및 치료 효과를 결정한다. 따라서 표적 항원을 선택하는 것은 ADC 개발에서 매우 중요하며 아래와 같은 조건을 충족해야 한다. 첫째, 종양 외 세포의 독성을 줄이고 약물이 종양만을 특이적으로 사멸시키기 위해 표적 항원은 종양 세포에서 높은 발현율을 가져야 하고 정상 세포에서는 발현율이 없거나 낮아야 한다 [9]. 둘째, 표적 항원은 순환되는 항체가 쉽게 결합하기 위해서 세포 내부보다는 표면에 발현되어야 한다 [10]. 셋째, 세포독성 약물의 효능을 향상시키기 위해 약물이 세포 내부로 수송되어 방출되어야 하며, 표적 항원은 ADC가 세포 내로 이입되는 것을 촉진하며 내재화 특성을 가져야 한다 [11]. 위 조건을 만족하는 HER2 (human epidermal growth factor receptor 2)는 특정 종양에서 정상 세포에 비해 발현율이 약 100배 더 높은 분자이며 ADC개발에 있어서 모델 표적 항원으로 사용되고 있다 [12].
2.1.2. 항체
항체는 ADC의 주요 구성 요소이며 세포독성 약물을 종양 세포에 전달하기 위해 표적 특이성을 보유해야 한다. 항체는 표적 항원에 대해 높은 결합 친화력과 낮은 교차 반응성을 가져야 하며, 순환계에서 높은 안정성 및 낮은 면역원성을 보유해야 한다. 특히 면역원성은 초창기의 ADC 개발에서 사용한 마우스 유래 항체가 인체에서 심각한 면역원성 부작용을 초래한 원인이 되었다 [13]. 하지만 유전공학 기술의 발전으로 인해 인간화 항체와 키메라 항체가 개발되었고 이들은 낮은 면역원성을 나타내어 실제로 높은 치료 효과를 나타내었다 [14]. 하지만 키메라 항체는 마우스 항체의 가변영역을 사용하기 때문에 인체 내에 투여하였을 경우 면역원성이 발생하고 치료 효능이 감소되는 경우가 보고되었으며, 이를 보완하고자 최근에는 키메라 항체를 대신하여 완전 인간화 항체(fully humanized antibody)가 사용된다. 완전 인간화 항체를 사용한 ADC는 체내에서 면역 반응을 일으키지 않고 항-인간 항체(anti-human antibody)를 생성하지 않는다 [15]. 현재 FDA 승인을 받은 ADC 제품 중 8종이 humanized antibody를 기반으로 하고 있다.
2.1.3. 링커
ADC를 구성하는 항체와 세포독성 약물을 연결하는 링커는 약물의 방출과 안정성과 관련되어 있기 때문에 치료 효과를 높이기 위해 조절해야 할 요소이다. ADC가 혈액을 따라 체내에서 순환되는 동안 링커는 안정화되어 비표적 조직에서는 약물이 방출하지 않아야 하며, 약물이 항체와 결합되어 있는 동안 접합체를 불활성, 비독성 상태로 유지시켜야 한다 [3]. 즉, 링커는 ADC가 정확하게 표적 세포에 내재되었을 때 세포독성 약물을 방출하여야 한다. 또한 링커의 결합 작용기는 ADC의 약물 항체 비율(drug-to-antibody ratio, DAR)에 영향을 줄 수 있다 [11]. 현재 종양세포 내의 대사 조건에서 따라 절단형 링커와 비절단형 링커가 ADC에 사용된다.
2.1.3.1. 절단형 링커
절단형 링커는 세포 내부와 외부의 환경적 차이를 이용하여 특정 환경 조건에서 반응하여 약물을 방출하며, 대표적으로 산 불안정 링커, 리소좀 단백질 분해효소 불안정 링커, glutathione 불안정 disulfide 링커가 사용된다.
산 불안정 링커는 산성 환경에는 불안정하지만 혈액과 같은 알칼리성 환경에서는 안정적인 링커 그룹이다. 초창기에 개발되어 비교적 안정성이 낮지만 현재에도 사용되고 있다. 대표적으로 Pfizer사의 Mylotarg®와 Besponsa® 제품에 해당하는 hydrazone 링커가 해당되며 세포 내의 리소좀(pH 4.8) 및 엔도좀(pH 5.6)과 같은 약산성 환경에서 가수분해되어 약물을 방출한다 [16]. 하지만 이러한 링커는 약물의 비특이적 방출과 관련이 있다는 임상 결과가 발표되었다.
리소좀 단백질 분해효소 불안정 링커는 펩타이드 기반 링커로 ADC 설계에 가장 일반적으로 사용된다. 대표적으로 cathepsin B 단백질 분해효소를 이용한다. 종양 세포는 cathepsin B와 같은 리소좀 단백질 분해효소의 높은 발현을 나타내기 때문에 cathepsin B에 반응하는 펩타이드 링커는 세포내이입을 통해 종양세포로 내재되고 종양세포 내 환경에서 특이적으로 반응하여 약물을 방출한다 [17]. 펩타이드 기반 링커는 다양한 pH 조건에서 안정하며 혈장 내에 존재하는 단백질 분해효소 억제제 때문에 혈장에서도 안정성이 높다. 주로 valine–citrulline dipeptide를 보유하는 링커를 사용하며 총 5개의 ADC 제품에 mc-VC-PABC 링커가 사용되고 있다. Daiichi Sankyo사가 개발한 Enhertu®는 tetrapeptide 링커를 사용하여 높은 DAR 값을 나타내며 혈장에서 높은 안정성을 나타낸다.
ADC에 일반적으로 사용되는 또 다른 절단 가능한 링커는 glutathione에 불안정한 disulfide 링커이다. 이 링커의 주요 원리는 환원 전위차를 이용하는 것이다. Glutathione은 환원제로 작동하여 disulfide 결합을 절단한다. Glutathione은 저산소증과 같은 세포 스트레스 조건에서 방출되며 저산소 상태인 종양 세포에서는 정상 세포 보다 약 1000배 정도 농도가 높아 링커는 종양 세포 내 환경에서 선택적으로 절단된다.
2.1.3.2. 비절단형 링커
비절단형 링커는 단백질 분해에 저항하고 혈장에서 절단형 링커보다 상대적으로 높은 안정성을 가지고 있다. 비절단형 링커는 ADC가 세포 내로 이입되고 리소좀에 의해 항체가 분해되면 세포독성 약물이 방출되는 것을 기반으로 한다. 이때 링커와 세포독성 약물은 결합된 복합체 형태로 방출되며, 이 복합체가 약물 활성을 띄며 링커는 약물의 운반 및 치료 효율 증가에 영향을 미친다. 대표적인 비절단형 링커로 thioether가 사용된다.
2.1.4. 세포독성 약물
세포독성 약물은 종양 내부에서 활성화되어 실질적으로 종양을 사멸시키는 역할을 하기 때문에 ADC에서 중요한 구성요소이다. 투여한 ADC 중 약 2%만이 표적 종양 부위에 도달할 수 있기 때문에 약물은 낮은 복용량에서도 종양 세포를 효율적으로 파괴할 수 있어야 한다 [18]. 또한 약물은 혈장에서 안정성이 높아야 하며 낮은 면역원성을 보유해야 한다. 항체의 세포 내 이입 특성을 유지하고 종양 세포 내부에서 특이적으로 반응하며 링커와 유기적으로 결합이 가능해야 한다. 특히 약물-항체 접합체로 사용되었을 때 기존 화학요법과는 다른 부작용이 발생할 수 있는데, 이는 접합체 특이적으로 발생할 수 있다. 따라서 약물 선택 과정에서 이러한 예상치 못한 독성을 관리해야 하며 사용 타당성을 입증해야 한다. 현재 임상 단계에서 사용되고 있는 ADC 약물은 16종이 있으며, 이중 11종은 소분자 기반, 5종은 단백질에서 파생되었다. 일반적으로 ADC에 사용되는 약물에는 미세소관 파괴 약물과 DNA 변형 약물이 있다.
2.1.4.1. 미세소관 억제제
가장 많이 사용되는 미세소관 억제제는 천연물인 dolastatin 10에서 유도된 합성 항암제인 auristatin 계열이다. Dolastatin 10은 비특이적인 독성물질이기 때문에 ADC에서는 사용되지 않지만 monomethyl auristatin E (MMAE), monomethyl auristatin F (MMAF)와 같은 합성 유도체는 ADC에서 세포독성 약물로서 사용되고 있다. MMAE와 MMAF는 tubulin 중합 과정을 차단하여 세포 분열 주기를 중지시키고 세포 사멸을 유도한다. 현재까지 총 5개의 ADC 제품이 이 둘을 사용하여 개발되어 FDA에 승인되었다.
Maytansinoid는 두 번째로 많이 사용되는 미세소관 억제제로 maytansine의 합성 유도체이다. 이 또한 tubulin 중합 과정을 차단하여 세포 분열 주기를 중지시키고 세포 사멸을 유도한다. Maytansinoid는 매우 강한 세포 독성을 가지지만 종양 특이성이 부족하여 항암제로서의 임상실험은 실패하였지만 ADC와 같은 표적 항암제로 활용될 수 있다. Maytansine 유도체인 DM1은 Kadcyla라는 이름으로 시판되는 trastuzumab emtansine ADC 제품에 사용되었다.
2.1.4.2. DNA 변형 약물
DNA 변형 약물은 DNA 이중 가닥 절단, DNA 알킬화, topoisomerase I inhibitors 삽입 및 DNA 가교와 같은 과정을 통해 DNA를 손상시키고 세포 사멸을 유도한다.
Calicheamicin은 DNA의 TCCTAGGA 서열의 홈에 결합한 다음 DNA 이중가닥을 절단하여 DNA 복제를 중단시킨다. Calicheamicin의 유도체인 N-acetyl-calicheamicin은 ADC의 세포독성 약물로 사용된다. 이를 사용한 접합체는 mylotarg라는 이름으로 시판되고 있는 gemtuzumab ozogamicin이 해당한다. Duocarmycin은 streptomyces 계통 박테리아에서 추출된 천연물로 DNA 알킬화제이다. 이 약물은 DNA의 홈에 결합하여 작동하며, DNA 알킬화를 통해 핵산의 구조를 파괴한다.
SN-38 (7-ethyl-10-hydroxycamptothecin)과 dXd (exatecan derivatives)은 topoisomerase I을 억제하여 세포분열을 저해한다. 세포 독성이 낮아 부작용이 적으며 trastuzumab에 dxd를 접합한 ADC ENHERTU가 FDA 승인을 받아 판매되고 있다.
2.2. ADC 작동 원리
ADC를 사용한 질환치료의 궁극적 목표는 항체 캐리어를 사용하여 강력한 약물을 표적 세포에 정확히 전달하는 것이다. ADC는 정맥 주사 등을 통해 혈류로 이송되며 ADC의 mAb는 암세포에서 특이적으로 발현되는 표적 항원에 결합한다. 결합 후 ADC-항원 복합체는 세포내이입 과정을 통해 내재화되어 엔도좀을 형성한다. 이후 성숙한 후기 엔도좀은 리소좀과 융합된다. 리소좀에서 ADC는 분해되어 최종적으로 세포독성 약물을 방출하여 표적 세포를 사멸시킨다. 이러한 과정 동안 ADC를 구성하는 링커와 세포독성 약물에 따라 세포 내부의 약물 방출과 사멸 경로가 달라지게 되기 때문에 ADC의 성공 여부는 표적 항원의 특성, 항체 및 링커의 종류, 세포독성 약물의 특성에 따라서도 달라진다.
2.3. ADC의 발전 과정
ADC에 사용하는 약물 및 링커와 같은 기술 측면에서 볼 때 ADC는 일반적으로 3세대로 세분화되어 설명될 수 있다.
2.3.1. 1세대 ADC (gemtuzumab ozogamicin, inotuzumab ozogamicin)
초기에 개발된 ADC는 주로 마우스 유래 항체에 비절단성 링커를 통해 doxorubincin과 같은 기존 화학요법 약물을 접합한 형태로 구성되었다. 하지만 이러한 ADC의 효능은 세포 독성 약물보다 우수하지 않았으며 면역원성에 대한 문제가 제기되었다. 이후 인간화 mAb가 개발되면서 효능과 안정성이 크게 향상되어 gemtuzumab ozogamicin 및 inotuzumab ozogamicin을 포함한 1세대 ADC에 대한 승인이 이루어졌다. 이 두 제품에서는 IgG4 형태의 인간화 mAb가 사용되었으며 산에 불안정한 hydrazone 링커를 통해 calicheamicin이 접합되었다. 하지만 산 불안정 링커가 순환계 (pH 7.3, 37℃)에서 천천히 가수분해되어 비표적 위치에 독성 약물이 방출되는 문제점이 발생하였다. 또한 calicheamicin은 소수성 분자이기 때문에 항체 응집을 일으키기 쉬우며, 짧은 반감기와 면역원성과 같은 결함을 나타내었다. 더욱이 1세대 ADC 접합은 lysine 및 cysteine 잔기에 비특이적으로 결합시키는 것을 기반으로 제작되기 때문에 불균일한 DAR을 초래하였다. 이와 같은 이유로 1세대 ADC는 추가적인 개선을 필요로 하였다.
2.3.2. 2세대 ADC (brentuximab vedotin, trastuzumab emtansine)
2세대 ADC는 mAb isotype, 세포독성 약물 및 링커의 최적화 이후에 출시되었다. Brentuximab vedotin 및 trastuzumab emtansine는 IgG isotype mAb를 기반으로 하며, 이는 IgG4에 비해 높은 종양 표적 성능과 약물 접합 효율을 나타내었다. 또한 auristatins 및 mytansinoid와 같은 수용성 결합 효율이 향상된 보다 효과적인 세포독성 약물을 사용하였다. 이들은 항체 응집을 유도하지 않고 더 많은 독성 분자를 결합할 수 있다. 2세대 ADC는 링커도 개선되어 보다 높은 혈장 안정성과 균일한 DAR을 제시하였다. 하지만 여전히 표적 외 독성으로 인한 부작용과 DAR가 높을 경우 나타나는 ADC의 응집이 발생하는 등 개선할 사항이 남아 있었다.
2.3.3. 3세대 ADC (polatuzumab vedotin, enfortumab vedotin, trastuzumab deruxtecan)
3세대 ADC는 polatuzumab vedotin, enfortumab vedotin, trastuzumab deruxtecan 및 이후 승인된 ADC로 대표된다. 부위별 생체 접합 기술의 도입으로 인해 체계적으로 특성화된 DAR(2 또는 4)과 목적하는 세포독성을 보유하는 균일한 ADC가 생산되었다. 이로 인해 3세대 ADC는 표적 외 독성이 적고 약동학적 효율이 우수하다. 또한 면역원성을 감소시키기 위해 키메라 항체 대신 완전 인간화 항체를 활용하였으며, 순환계에서 안정적이고 종양세포에 더 쉽게 내재화될 수 있는 Fab (antigen-binding fragment)의 개발이 활발히 이루어지고 있다.
2.4. ADC의 시장 가치
2000년도에 최초로 FDA 승인을 받은 mylotarg가 출시된 이후로 현재까지 총 13종류의 ADC 의약품이 FDA 승인을 받았고 시장에 출시되었다. 초기에는 부진하던 ADC도 최근 들어 그 효능이 입증되며 2017년도부터 지속적으로 FDA 승인을 받은 ADC 의약품이 시장에 나오면서 시장 규모가 급속도로 확대되고 있다. 2023년 ADC 시장은 97억 달러로, 2022년 73억 달러 대비 30%가량 성장하였으며 2028년에는 약 300억 달러에 이를 것으로 전망된다. 특히 Daiichi Sankyo사의 enhertu가 급격하게 성장하며 2022년도에 12억 3400만 달러의 매출액을 달성하였으며, 2028년도에는 90억 달러까지 늘어날 것으로 예상된다.

2.5. 국내외 개발 동향
2.5.1. 해외 ADC 개발 동향
현재 글로벌 ADC 시장은 빠르게 성장하고 있으며 ADC 의약품의 효능이 입증됨에 따라 제품 가치 증가와 함께 새로운 신약들이 지속적으로 개발되고 있다. 이에 따라 글로벌 제약사들이 ADC 개발에 뛰어들거나 ADC 개발에 특화된 바이오기업에 투자가 진행되고 있다.
글로벌 대형 제약사 중 하나인 화이자(Pfizer)는 ADC 개발에 참여하였을 뿐만 아니라 현재 ADC 개발의 대표주자인 씨젠(Seagen)을 430억 달러 규모에 인수한다는 계획을 발표하였고 2023년 12월에 인수절차가 마무리되었다. 현재 FDA 승인된 ADC 의약품 중 4종류의 제품에 씨젠의 기술이 활용되었다 [20].
미국 제약사 길리어드 사이언스(Gilead Sciences)는 2020년 9월 이뮤노메딕스(Immunomedics)를 약 210억 달러에 인수하였다. 길리어드 사이언스는 이를 통해 이뮤노메딕스의 ADC 개발 기술과 함께 FDA 승인된 ADC 치료제를 확보하여 ADC 시장에 진출하였다 [21].
엔허투(Enhertu) 개발로 글로벌 ADC 기업의 대표주자로 떠오른 다이이찌산쿄(Daiichi Sankyo)는 엔허투에 이어 지속적으로 다양한 ADC 의약품의 개발 및 임상을 진행 중이다. 이에 머크 (MSD)는 다이이찌산쿄가 임상 1-2상 단계에서 개발 중인 HER3-Dxd, I-Dxd, R-Dxd를 공동 개발 및 상업화하는 계약을 체결했다고 2023년 10월 발표했다. 이는 최대 220억 달러 규모의 계약으로 씨젠-화이자와 대립하여 ADC 시장에서 막대한 영향력을 끼칠 것으로 예상된다 [22].
2.5.2. 국내 ADC 개발 동향
레고켐바이오사이언스는 링커와 약물이 위치 특이적으로 결합할 수 있는 자체 개발 ADC 플랫폼 기술인 ConjuALL®을 개발하였다. 이 기술을 다수의 국내 및 해외 기업들에 라이센싱하였으며, 현재 에스티팜, 한미약품과의 협력을 통해 ADC 플랫폼과 의약품을 개발하고 있다 [23].
인투셀은 국내 ADC 개발 기업으로 약물의 아민기에만 적용할 수 있는 기술의 한계를 극복하여 페놀기를 갖는 약물에도 사용 가능한 OHPASTM Linker라는 독자적인 Linker 기술을 보유하고 있다 [24].
현재 국내 기업은 대기업들의 ADC 신약 개발보다는 플랫폼 기술 개발을 주로 이루어지고 있는 추세이지만 한미약품, 셀트리온 등 국내 바이오 대기업도 ADC 개발 기업과 협력하여 ADC 신약 개발에 참가하는 모습을 보이고 있다.
3. 결론
전 세계적으로 암질환은 계속 증가하고 있으며 차세대 항암 치료를 위해서는 항암 치료 방법의 발전이 필수적이다. ADC를 사용한 표적 항암 치료제는 매우 유망한 방법이지만 독성 약물에 의한 부작용이 큰 벽으로 작용하여 연구 개발 속도가 아직까지는 매우 빠르지 않은 상황이다. 실제로 비슷한 시기에 등장한 면역 항암 치료제 보다 시장 규모와 성장 속도가 상대적으로 낮은 이유로 약물의 안전성을 제시할 수 있다. 하지만 최근 20년 동안 ADC는 지속적으로 연구 개발되며 항체, 링커, 세포독성 약물이 최적화되어 높은 안전성을 확보하였고 이에 따라 ADC 신약들이 FDA 승인을 받으며 시장에 빠르게 출시되었다. ADC 신약들이 출시되며 그 효능은 입증되었고 많은 기업들이 ADC 시장에 뛰어드는 계기가 되었다. 그럼에도 아직 ADC 개발에서 표적 세포 외 독성과 안전성은 신약 개발에 있어 하나의 장벽이며, 개선해야 할 부분과 아직 탐색되지 않은 분자를 표적으로 하는 질병이 다수 존재한다. 하지만 ADC 시장은 이제 막 성장하기 시작하고 있으며 대부분의 신약들이 FDA 승인을 받은 기간이 오래되지 않는다. 따라서 앞으로 ADC 시장을 선점하고 기술력을 키우기 위해서는 기업들의 참여와 투자가 더욱 확대되어야 한다. 글로벌 제약사들이 ADC 시장에 참여하며 ADC 신약 개발은 더욱 박차를 가할 것이고 앞으로 ADC 치료제는 항암 치료에서 가장 중요한 역할을 할 것으로 기대된다.
'전문기술' 카테고리의 다른 글
| [전문기술] 마이크로 신기루: 연구진이 적외선 정보전달체를 이용해 세계에서 가장 작은 QR코드를 제작합니다 (52) | 2024.05.09 |
|---|---|
| [전문기술] 장기 별 직접 약물 전달이 가능해지다 (70) | 2024.05.03 |
| [전문기술] 뇌과학 난제 해결에 기여하는 프로젝톰(projectome) 연구 (91) | 2024.04.15 |
| [전문기술] 바이오래드, 임상연구 최초로 유방암 변이 검출용 초고감도 다중화 디지털 PCR 분석 출시 (39) | 2024.04.03 |
| [전문기술] 3D 바이오프린팅으로 제작한 인간 뇌 조직 (39) | 2024.04.01 |



